Natürliche Killerzellen, abgekürzt NK-Zellen, machen ihrem Namen alle Ehre: Sie zirkulieren durch den Körper und halten Ausschau nach Zellen, die nicht mehr nach normalen Körperzellen aussehen, weil sie beispielsweise mit einem Virus infiziert sind oder ihr Erbgut geschädigt ist. Haben sie eine veränderte Zelle gefunden, halten sie sich daran fest und vernichten sie. „Die natürlichen Killerzellen sind eine Art Immunpolizei, die im Körper auf Zellebene für Ordnung sorgen“, erklärt Evelyn Ullrich, Professorin für Zelluläre Immunologie an der Goethe-Universität in Frankfurt, Partnerstandort Frankfurt/Mainz im Deutschen Konsortium für Translationale Krebsforschung (DKTK).

Prof. Dr. med. Evelyn Ullrich
Leiterin der „Experimentellen Immunologie und Zelltherapie“ an der Goethe-Universität in Frankfurt am Main, Wissenschaftlerin im DKTK und international anerkannte Expertin auf dem Gebiet der CAR-Immunzelltherapie. Preisträgerin des diesjährigen „Novartis Awards für Therapierelevante Forschung“.
Mit ihrem Killerinstinkt stoppen NK-Zellen die Ausbreitung von Krankheitserregern. Doch sie haben noch eine zweite Aufgabe: Sie können Krebszellen bekämpfen. Evelyn Ullrich und ihr Forschungsteam machen sich diese zweite Eigenschaft der NK-Zellen zunutze. Dabei kommen moderne gentechnologische Methoden zum Einsatz, um die Immunzellen so zu verändern, dass sie bei einer CAR-NK-Therapie noch gezielter gegen Krebs eingesetzt werden können. Die Abkürzung CAR steht für chimärer (zusammengesetzter) Antigen-Rezeptor. Diese Rezeptoren können Antigene – bestimmte Merkmale – auf der Oberfläche von Krebszellen erkennen. Und noch wichtiger: CARs können im Labor in die Immunzellen eingebaut werden.
NK-ZELLEN SIND VON NATUR AUS DARAUF SPEZIALISIERT, KRANKHAFT VERÄNDERTE ZELLEN ZU FINDEN.
CAR-T waren die Vorreiter
Am weitesten fortgeschritten ist die Entwicklung von CAR-Immunzellen durch die Modifikation einer anderen Zellpopulation, der T-Zellen. Dabei werden den erkrankten Personen T-Zellen entnommen und im Labor mit CAR-Rezeptoren ausgestattet. Zurück im Körper gehen sie auf die Suche nach Krebszellen. Bindet ein CAR auf einer T-Zelle an ein Oberflächenmolekül auf einer Krebszelle, aktiviert das die T-Zelle. Sie beginnt damit, die Krebszelle zu vernichten. Zurzeit gibt es sieben CAR-T-Zelltherapien, die von der FDA und EMA zugelassen sind. Alle derzeit im Einsatz befindlichen Therapien zielen dabei auf hämatologische Tumore ab, die das Blut- oder Lymphsystem betreffen.
Das Team um Evelyn Ullrich forscht an einer neuen Generation genetisch veränderter Immunzellen: den CAR-NK-Zellen. Diese sollen ganz ähnlich funktionieren. Anstatt der T-Zellen kommen jedoch natürliche Killerzellen zum Einsatz. Das bringt gleich mehrere Vorteile. Zum einen sind die NK-Zellen von Natur aus darauf spezialisiert, entartete Zellen zu finden. „Selbst wenn Krebszellen nur noch wenige oder gar keine spezifischen Antigene mehr auf ihrer Oberfläche haben, die CAR-Rezeptoren also nichts mehr finden, woran sie binden können, können sie trotzdem noch von den NK-Zellen erkannt und vernichtet werden“, erklärt Ullrich. „CAR-NK-Zellen haben also eine doppelte Schlagkraft.“
CAR-NK-ZELLEN KOMBINIEREN NATÜRLICHE WACHSAMKEIT MIT MASSGESCHNEIDERTER PRÄZISION.
CAR-NK-Zellen sind nebenwirkungsarm und effektiv
Zudem verhalten sich die NK-Zellen äußerst schonend gegenüber körpereigenen, gesunden Zellen. Anders als T-Zellen, die sich zwar sehr gut vermehren, aber dabei häufig eine überschießende Immunreaktion im ganzen Körper bewirken, die auch als Zytokinsturm bekannt ist. Die Symptome reichen dabei von einem Krankheitsgefühl mit Fieber bis hin zum Kreislaufkollaps. Bei CAR-NK-Zellen ist das Risiko für diese Nebenwirkung viel geringer.
Ein weiterer Vorteil ist, dass NK-Zellen nicht zwangsläufig von dem Patienten oder der Patientin selbst stammen müssen, sondern auch von einem gesunden fremden Menschen gespendet werden können. Das liegt daran, dass NK-Zellen keine strenge Übereinstimmung der Gewebemerkmale benötigen und somit weniger Gefahr besteht, dass sie das ihnen fremde Gewebe angreifen. „Unser langfristiges Ziel ist es, eine für mehrere Krebserkrankte passende CAR-NK-Zelltherapie herzustellen, einzufrieren und bei Bedarf klinisch einzusetzen. Die Herstellung großer Mengen für eine breite Anwendung kann die Therapie dann wesentlich preiswerter machen“, fasst Ullrich zusammen.
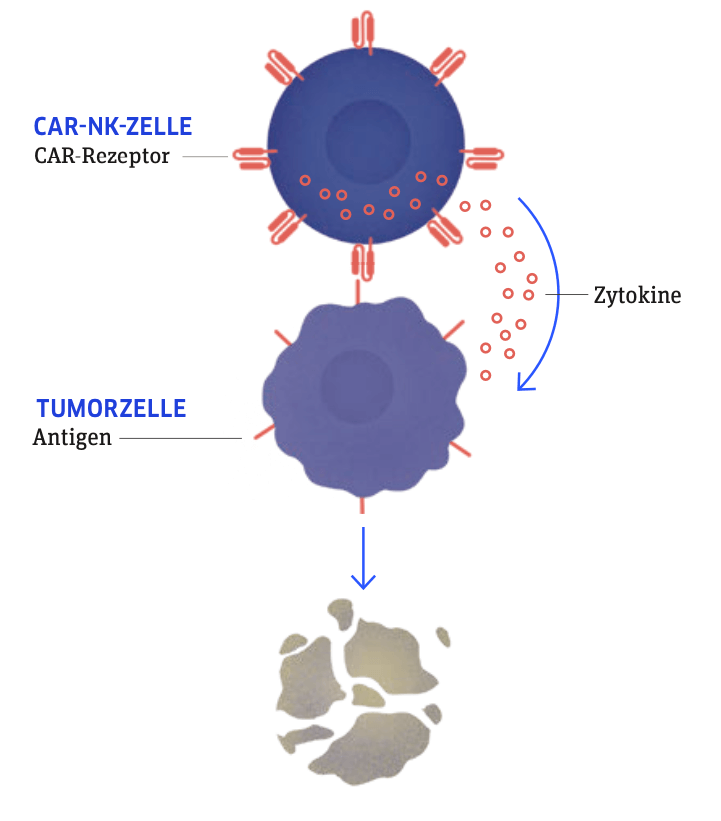
Mit einem künstlichen CAR-Rezeptor ausgestattete natürliche Killerzellen erkennen spezifische Tumorantigene und zerstören die Tumorzellen durch Zytotoxizität sowie die Freisetzung von Botenstoffen (Zytokinen).
Einsatz gegen Blutkrebs
CAR-NK-Therapien werden derzeit in klinischen Studien vor allem bei solchen Tumoren geprüft, die sich besonders gut vor dem Immunsystem verstecken und kaum verräterische Oberflächenmerkmale aufweisen, wie zum Beispiel im Fall der akuten myeloischen Leukämie (AML). Bei dieser besonders aggressiven Art von Blutkrebs liegt die 5-Jahres-Überlebensrate bei Erwachsenen derzeit zwischen 20 und 40 Prozent. Die Standardtherapie besteht aus einer Chemotherapie und Stammzelltransplantation, auch als Knochenmarktransplantation bekannt.
Doch für ältere Menschen ist Letzteres keine Option mehr – die Nebenwirkungen sind zu massiv. „Bei einer Stammzelltransplantation wird das körpereigene Immunsystem komplett ausgeschaltet, die Patientinnen und Patienten sind dann eine Weile ohne Immunabwehr und haben ein sehr hohes Infektionsrisiko“, erklärt Ullrich. Bei Kindern wächst aus den transplantierten Zellen innerhalb einiger Wochen ein neues Immunsystem nach. Doch bei älteren Menschen kann das viele Monate oder sogar länger als ein Jahr dauern. Das gilt als zu riskant, weshalb sie von dieser Therapie oft ausgeschlossen sind. CAR-NK-Zellen könnten hier eine Lücke in der Behandlung füllen und die Überlebenschancen deutlich erhöhen.
Mehr Andockpunkte
Auch das Projekt „NoviCARAZA“ des DKTK Joint Funding-Programms, das Evelyn Ullrich leitet, widmet sich der Bekämpfung von AML. Dieses Mal bekommen die CAR-NK-Zellen Schützenhilfe von dem Medikament 5'-Azacitidin, kurz AZA. „AZA führt dazu, dass die Krebszellen mehr Tumorantigene auf ihrer Oberfläche präsentieren“, erklärt Ullrich. Mehr verräterische Antigene heißt mehr Andockpunkte für die CAR-T-Zellen. „Wir hoffen, dass dadurch die Immunzellen die Leukämie besser zu fassen bekommen.“
An „NoviCARAZA“ sind insgesamt fünf Standorte des DKTK beteiligt: Frankfurt/Main, Berlin, Freiburg, Heidelberg und Tübingen. „Das ist perfekt, weil wir die Expertise von den verschiedenen Standorten zusammenbringen“, sagt Ullrich. Während im Rahmen von „NoviCARAZA“ zunächst mit Zellkulturen gearbeitet wurde, soll bald auch eine klinische Studie starten. „Erfreulicherweise haben wir sogar schon eine Anschlussfinanzierung erhalten, sodass wir die nächste Etappe hin zur klinischen Anwendung umsetzen können“, berichtet die Medizinerin. Geldgeber ist das SPARK-BIH Translationale Förderprogramm im Rahmen der „Nationalen Strategie für gen- und zellbasierte Therapien“, das Forschungsprojekte fördert, die in konkreten Therapien münden.
Nächster Schritt: CAR-NK-Zellen in der Praxis
Zurzeit befinden sich CAR-NK-Therapien in der Frühphase klinischer Studien für Tumore des Blut- und Lymphsystems. Doch Evelyn Ullrich arbeitet auch daran, den Immunzellen den Weg in solide Tumore zu ebnen. Solide Tumore sind grundsätzlich schwieriger zu infiltrieren, weil sie mehr Abwehrstrategien entwickelt haben. Sie behindern das Eindringen der Immunzellen und unterdrücken ihre Teilung und Aktivität. „Wir wollen mit sogenannter Geneditierung die Immunzellen so optimieren, dass sie davor geschützt sind, von den Krebszellen deaktiviert zu werden“, fasst sie das Vorhaben zusammen. Und sie ist zuversichtlich, dass künftig viele Krebspatientinnen und -patienten von CAR-Zelltherapien profitieren: „Früher oder später werden auch Brustkrebs, Prostatakarzinom und weitere solide Tumore mit modernen Immuntherapeutika behandelt werden können.“
DAS LANGFRISTIGE ZIEL IST, EINE FÜR MEHRERE KREBSARTEN PASSENDE CAR-NK-ZELLTHERAPIE BEREITZUSTELLEN.



